S’il y a un truc qui fait débat en ce moment, c’est bien… euh, le LEVOTHYROX ? l’aluminium ? l’obligation vaccinale ?
Tout ça, mais aussi le dépistage par mammographie du cancer du sein, parce que nous sommes au milieu d’Octobre Rose et de ses actions en faveur d’un dépistage systématique… et que celui-ci est l’objet de polémiques depuis plus de 10 ans.
Une fois n’est pas coutume, je vais essayer d’être synthétique (OMG !)
En quelques mots, quelle est la polémique ?
Depuis 1989 dans certains départements et depuis 2004 au niveau national, les autorités recommandent un dépistage systématique par mammographie tous les 2 ans de 50 à 75 ans (ladite mammographie est lue par 2 radiologues différents). L’Institut National du Cancer (InCA) associe ce dépistage à une réduction de 15 à 21 % de la mortalité par cancer du sein.
En 2001, une méta-analyse Cochrane de Gotzsche et Olsen remettait en cause ce dépistage. Elle a été mise à jour (comprendre « ajouter de nouvelles études aux anciennes ») en 2006, 2009, 2011 et 2013 et conclue invariablement à « ça ne diminue pas la mortalité, ça augmente les mastectomies« . Cette augmentation de mastectomies a été confirmée en 2017 en France dans une étude sur les bases de données hospitalières. L’InCA lui-même retient une valeur de 1 décès évité pour 3 surdiagnostics (2 décès évités pour 1 surdiagnostic au mieux ; 1 décès évité pour 10 surdiagnostics au pire). Le surdiagnostic correspond à une lésion cancéreuse qui n’aurait pas évolué vers un cancer infiltrant du vivant de la patiente.
En 2016, la Ministre de la Santé a lancé une concertation citoyenne qui a conclu le message suivant : « l’état des connaissances sur les bénéfices et les risques associés au processus de dépistage du cancer du sein doit faire l’objet d’une information claire, précise, complète, afin de permettre aux femmes d’adhérer ou non à cette démarche« . L’annexe 4 du document (page 155 et suivantes) propose des outils d’aide à la décision – dont celui de notre ami Twittos, @Dr_JB_Blanc ! (Gloire aux blogs ^^)
Qui est dépisté et comment ?
Inutile de réinventer la roue : Mme Patricia Rosselet a produit un super tableau dans l’annexe 3 du rapport de concertation citoyenne (page 144 et suivantes).
Nous ne parlerons ici que du dépistage systématique. Le dépistage ciblé chez les patientes ayant un facteur de risque génétique identifié (BRCA1/2…) ou les suivis après cancer du sein ne sont pas concernés par tout ça.
Que voulons-nous savoir et pourquoi ça sera compliqué ?
Voici la courbe de l’incidence et de la mortalité par cancer du sein en France (page 16 de la concertation citoyenne).
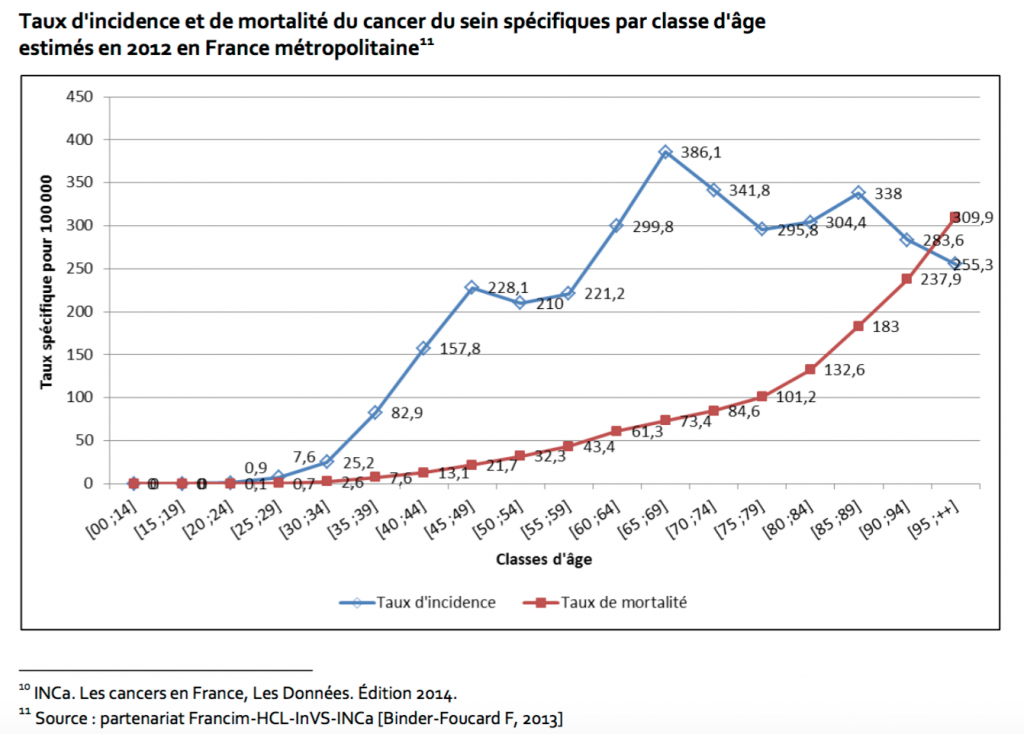
Première question : est-ce que la mammographie systématique diminue la mortalité du cancer du sein ? Voire la mortalité totale ?
Si le dépistage était suivi à 100 %, très fiable et si le traitement était très efficace, nous aurions une mortalité à 0 entre 50 et 75 ans, mais la courbe serait à nouveau ascendante ensuite (ainsi qu’avant 50 ans) – or, le principal taux de mortalité est après 75 ans. Bref, si nous cherchons à parler d’efficacité ou de nocivité, il faut s’intéresser à la bonne tranche d’âge, et ne pas parler de « cancers du sein à tout âge » (sous peine de gommer l’effet à cause d’une mortalité dans une tranche non dépistée).
Par ailleurs, entre 50 et 55 ans, le taux de mortalité du cancer du sein est environ de 1 femme pour 3000 (dans cette tranche, le taux de mortalité est de 2,4/1000 femmes dont 0,3 liées à un cancer du sein). Avec un taux de dépistage à 50 %, les études qui ne se comptent pas en dizaine de milliers de patientes ne pourront rien montrer. C’est compliqué donc à mettre en place.
Pour la mortalité totale, c’est personnel mais ça m’agace toujours un peu (euphémisme) parce que ce « critère fort » si souvent recherché ne veut pas souvent dire grand-chose…
Déjà, il faut savoir de quel délai on parle, et bien le choisir. Le risque de décès après 130 ans de suivi est toujours à 100 % : aucun vaccin, aucun médicament, aucune prise en charge ne réduit ce risque. Désolé 🙁
Ensuite, il faut connaître un peu l’importance de la maladie dans les décès totaux, et l’impact attendu de l’action menée. Nous parlons ici d’une pathologie causant en France 11 000 décès sur 580 000 annuels (soit 2 %), avec un dépistage sur 25 ans (et la courbe montre bien qu’il y a des décès avant et après) suivi par 50 % des femmes.
Par ailleurs, si nous « sauvons » une personne avec le dépistage, elle peut quand même décéder d’autre chose : infection, autre cancer, cardiopathie, accident de la route… Les gens peuvent développer plusieurs maladies dans leur vie, avec en plus des facteurs communs entre les unes et les autres (tabac, obésité, sédentarité, alcool…). Si vous regardez le risque de décès à 10-15 ans dans une population de 60 ans en moyenne en n’agissant que sur le dépistage d’une seule pathologie, vous êtes à peu près assuré de ne rien trouver. De la même façon, il serait très peu pertinent de regarder si la ceinture de sécurité recommandée chez les femmes de 50 à 74 ans réduit le risque de décès de toute cause chez les femmes de plus de 50 ans par exemple.
A cela s’ajoute d’autres variables : l’amélioration des outils de dépistage (systèmes numériques depuis les années 2010), l’amélioration des traitements… Tout cela rend rapidement caduque les études menées dans les années 80 ou 90. Or, voici les études de la méta-analyse Cochrane de 2013 citée en introduction :
J’adore le travail de la Cochrane, mais tout ça est ancien et la pertinence d’une méta-analyse se discute avant même de la faire sur de telles données… Pour les mastectomies, tout date du siècle dernier ! Et c’est cette méta-analyse qui est réutilisée partout ensuite, dans certains outils à destination du grand public (comme ici le Harding Center for Risk Litteracy).
Par ailleurs, faire de nouvelles études est compliqué car le dépistage organisé est très répandu… donc nous comparons des différences de mortalité sur des différences parfois minimes de taux de participation au dépistage (j’en ai un peu parlé dans ce billet il y a 2 ans).
Et puis il faut aussi tenir compte de la modification des rythmes de dépistage et de taux de participation (selon les pays et les années)… Pour les études plus récentes, il peut être un peu difficile d’extrapoler en France avec les mêmes chiffres une étude britannique où le dépistage est entre 50 et 70 ans tous les 3 ans.
Comme nous avons vu plus haut qu’il faut de grosses études pour montrer un effet, nous voici face à un joli problème.
Deuxième question : est-ce que le dépistage est nocif ?
Il peut l’être de 3 façons :
- augmenter le nombre de cancers (radio-induits) : rien n’est prouvé là-dessus… on connait le risque après 100 mSv mais en-dessous, on ignore si le risque est linéaire ou pas (pour information, l’irradiation naturelle en France est de 2,4 mSv, un scanner c’est 10 mSv et une radiographie c’est 0,5 mSv),
- augmenter le stress précoce inutile (faux positifs principalement, ou conséquences d’un surdiagnostic)
- augmenter le nombre de traitements inutiles (pour une pathologie qui n’aurait pas évolué vers la mort, voire qui aurait régressé spontanément dans 20 % des cas environ) : le problème ici va être de différencier les traitements utiles des inutiles… Nous n’avons pas de boule de cristal, donc ce surdiagnostic/surtraitement ne peut qu’être estimé par des méthodes statistiques.
Et donc au total, est-ce que le dépistage est utile (en fonction des tranches d’âge) ? Est-ce que le dépistage est nocif (en fonction des tranches d’âge) ?
J’aime bien le commentaire sous l’article de la Cochrane de 2013 qui a comparé 3 méta-analyses…
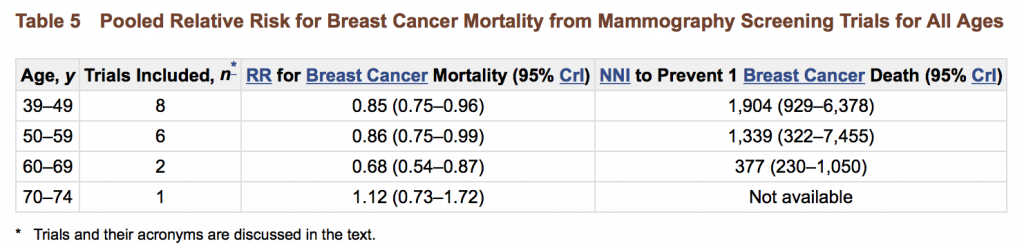
Pour prévenir le décès d’une femme d’un cancer du sein, avec un RR autour de 0,80 pour les 3 méta-analyses, il faut inviter au dépistage :
- 2000 femmes de 50-70 (?) ans selon la Cochrane : « Pour les 7 essais sur la mortalité due au cancer du sein, le RR était 0,81 (0,72 – 0,90) à 7 ans et 0,81 (0,74 – 0,87) à 13 ans » (ou en VO pour rechercher dans le texte : for all seven trials taken together the RR was 0.81 (95% CI 0.72 to 0.90) after 7 years and RR 0.81 (95% CI 0.74 to 0.87) after 13 years).
- 1339 femmes de 50-59 ans et/ou 377 de 60-69 ans selon l’US Preventive Services Taskforce
- 235 femmes de 55-79 ans invitées au dépistage depuis 20 ans, selon l’independent UK Panel (dans le texte : The panel’s review of the evidence on benefit – the older RCTs, and those more recent observational studies – points to a 20% reduction in mortality in women invited to screening. A great deal of uncertainty surrounds this estimate, but it represents the panel’s overview of the evidence. This corresponds to one breast cancer death averted for every 235 women invited to screening for 20 years). Cette étude a été schématisée ici par Dominique Dupagne.
Pour le surdiagnostic, il est estimé de 1 % à 30 % selon les études… A cela s’ajoute des effets néfastes psychologiques.
Voilà et j’ai dit que j’allais essayer d’être synthétique donc je m’arrête là.
Si mon message n’est pas clair, en voici une version courte :
- Il semble y avoir une réduction du nombre de décès par cancers du sein grâce au dépistage (de l’ordre de 20 %).
- Cette réduction ne change pas le nombre de décès tout cancer confondu ou toute cause confondue, pour plein de raisons évidentes (nombreuses autres causes de décès possibles notamment après 50 ans avec un suivi à 13 ans…)
- Il semble y avoir un surdiagnostic avec un surtraitement (de l’ordre de 10-20 % environ).
- L’important est d’informer : pour ça, les outils en annexe 4 de la concertation citoyenne ou sur Atoute sont très bien pour donner un ordre d’idée des avantages et inconvénients de la mammographie.
- Néanmoins les chiffres (d’un côté et de l’autre) sont probablement très faux, parce que basés sur des méta-analyses récentes d’études anciennes, dans des populations différentes avec un schéma de dépistage différent de celui français, avec un taux de participation différent, et des facteurs de confusion (génétiques, alimentaires, hormonaux…) différents.
- Ainsi, il me semble illusoire et contre-productif de donner une « fausse » précision sur ces schémas : il est préférable de montrer et expliquer la balance entre bénéfices et risques avec des données qui semblent moins assurées, parce que c’est dans cet état qu’est la science actuellement…
Si j’avais un peu le courage et le temps, je m’amuserais avec 2 trucs :
- faire des petits schémas explicatifs similaires avec le tabac et/ou son arrêt (nombre de décès imputables…)
- avec le tableau de l’annexe 3 (dépistage du cancer du sein par pays) rapporté à la population féminine de 50-74 ans, et les décès par cancer du sein dans le Global Burden of Disease de l’OMS.
S’il y a des amateurs… 😉



Très joli article documenté, il interroge sur la bibliographie qui conduit à remettre en cause le dépistage, en disant bien que les arguments ne sont pas suffisants pour le remettre en question à l’heure actuelle.
Cela risque d’être la cible des anti !
Comme l’a été le post que j’ai fait en 2015. https://cris-et-chuchotements-medicaux.net/2015/10/18/depistage-desorganise-du-cancer-du-sein-toujours-pour/
Un point me questionne: ceux qui sont contre ne proposent rien à la place et ça me dérange.
En pratique pour qu’un post sur le dépistage du cancer du sein ne soit pas lu ni argumenté, il faut l’écrire toute l’année sauf au mois d’octobre.
Le post que j’ai publié en juin de cette année sur les différents modes évolutifs des cancers du sein est passé un peu inaperçu. https://cris-et-chuchotements-medicaux.net/2017/06/27/petit-cancer-du-sein-deviendra-til-grand-faut-il-le-depister/
Pourtant c’est bien tout le problème du dépistage; Quand on trouve un « petit » cancer, il faudrait savoir si c’est un bon petit cancer qui évoluera lentement, ou un « mauvais » petit cancer déjà invasif. Une image reste une image, mais elle cache des cellules bien différentes. Quand on saura discriminer le potentiel évolutif des images dépistées, le dépistage du cancer du sein aura une nouvelle tournure, et tout son sens.
Merci pour le commentaire et pour les liens.
C’est dur de savoir s’il faut remettre en cause ou pas notre dépistage. En fait, la question était de savoir s’il fallait l’instaurer ou pas. Maintenant qu’il est là, nous sommes dans une autre problématique. Quand on voit les difficultés à changer du lactose par du mannitol dans le LEVOTHYROX et la nécessité de pédaler dans la choucroute pendant des semaines et des semaines… il semble complètement inimaginable de retirer le « droit » au dépistage organisé !
J’ai fait ce billet en octobre, parce que c’est là qu’on en parle et du coup ça m’a incité à recreuser un peu… mais ça faisait un moment que j’en avais envie de toute façon 😉
Mise au point concise, comme tu le promettais au départ, mais suffisamment exhaustive. Ce billet illustre bien la déconnexion des statistiques. En effet en terme de statistique une mortalité globale a peu de valeur, sauf à considérer un événement à haute prévalence, avec un taux de mortalité importante. Il serait, toujours en terme statistique, bien plus intéressant, comme tu le soulignes, de se baser sur une mortalité à un âge précis qui permettrait une conclusion fiable. Mais pour le patient ou la patiente, ce calcul est sans intérêt. Imaginons:
« -Mme avec le dépistage il est possible de réduire votre risque de mortalité par cancer du sein à 55 ans.
– donc le dépistage me permettra de vivre plus longtemps
– peut être parce que vous risquez de mourir d’autre chose
-Mais les études montrent bien que les femmes meurent moins
– Non la mortalité est la même
– Ben alors à quoi ça sert ? »
Je suis bien sur un peu caricatural, mais la mortalité à un âge donné n’a d’intérêt que pour la statistique, pour le patient ou la patiente, l’ important est la survie, la réduction des traitements lourds, la réduction des complications, la qualité de vie et si elle est citoyen ou citoyenne dans l’âme le coût pour la société ( et donc en partie pour elle même via ses impôts et cotisations)
Or il ne semble pas y avoir de réductions des traitements lourds, au contraire le surdiagnostic pourrait être la cause de surtraitement. Quant aux complications du cancer du sein, les études n’abordent pas souvent cet aspect. Enfin pour la qualité de vie le flou reste d’autant plus présent qu’elle n’est jamais explorée dans les études. Restent le coût qui a ma connaissance n’est pas chiffré ( mais je suis preneur de données si tu en as)
Au total le dépistage, présenté par les institutions comme une action de santé publique est en fait ( comme souvent) la somme d’effets individuels. Pour le dépistage du cancer du sein, l’information peut être faite sur la base de la méta analyse de 2013 que tu cites. Quand cette information est donnée, elle conduit à une baisse très modérée de la participation au dépistage, mais dont la signification en pratique est quasi nulle cf :
http://bmjopen.bmj.com/content/7/10/e016246
En conclusion, le patient ou la patiente choisit, et les institutions cessent de les culpabiliser
Merci ! Pas mieux effectivement : ce qui est importe la patiente est son vécu personnel et pas sa contribution à des statistiques nationales (normalement…)
Je ne suis pas trop étonné par l’étude du BMJ (que j’ai lu hier via DragiWeb d’ailleurs !), parce qu’empiriquement c’est un peu ce que je ressens : soit les patientes tiennent au dépistage pour x raison (antécédents familiaux ou antécédents d’amies proches, parfois recommandation forte d’autres professionnels – gynécologue ou télévision…), soit elles ne veulent pas en entendre parler du tout. J’ai rarement de patientes qui veulent des informations parce qu’elles hésitent.
Pour le coût, la HAS dit : 3,2 milliards d’euros pour le coût du cancer du sein, dont 216 millions pour le dépistage organisé (13 500€ pour dépister un cancer) et 38 millions pour le dépistage individuel. Je ne sais pas bien d’où viennent ces chiffres, et leurs limites me semblent difficiles à cerner (coût du surdiagnostic justement, etc.)
Néanmoins, si nous les retenons et si nous nous basons sur un rapport de 1 vie sauvée pour 10 à 30 cancers dépistés (d’après les schémas de l’annexe 4 donc), ça fait 270 000€ pour sauver une vie. Il parait que la vie humaine est estimée à 3 millions d’euros en France, ça semble donc un coût assez acceptable d’un point de vue bêtement économique.
Et de plus à propos d’un papier à paraître ou paru dans Medecine :
1-
http://www.parismatch.com/Actu/Sante/Cancer-du-sein-Le-depistage-organise-ne-reduit-pas-pas-le-taux-d-ablations-1370897#
Cancer du sein : Le dépistage organisé ne réduit pas les ablations
Paris Match| Publié le 13/10/2017 à 18h17 |Mis à jour le 13/10/2017 à 18h22
Vanessa Boy-Landry
Cancer du sein : Le dépistage organisé ne réduit pas les ablations
Cancer du sein : Le dépistage organisé ne réduit pas les ablations Sipa press
Selon une étude publiée jeudi, le dépistage organisé du cancer du sein ne permet pas aux femmes d’éviter les interventions chirurgicales lourdes et pourrait même contribuer à les augmenter.
Le dépistage organisé des cancers du sein continue de susciter la controverse. A l’heure où nos institutions, à travers la 24e édition d’Octobre Rose, incitent les femmes (de 50 à 74 ans) à se soumettre à l’examen radiologique, des médecins français viennent de publier une étude dont les conclusions mettent à mal l’un des arguments fondateurs de l’intérêt du dépistage, selon lequel plus on détecte précocement, de petites lésions, moins les traitements chirurgicaux sont agressifs.
Ils expliquent : « Si le dépistage organisé avait tenu ses promesses, on devrait observer une diminution des interventions les plus mutilantes, les mastectomies totales (ablation complète d’un sein) depuis la généralisation du dépistage en 2004. (…) Le nombre annuel de mastectomies totales pour cancer du sein n’a cessé d’augmenter entre 2000 et 2016, passant de moins de 17 500 interventions à 20 000. » Idem pour les mastectomies partielles qui continuent à augmenter. Les auteurs ont également confronté le nombre annuel de mastectomies totales au nombre annuel de nouveaux cas de cancers (chiffres données par l’Institut national du cancer). « Là encore, le verdict est sans appel. En 2000, avant la généralisation du dépistage, 10 nouveaux cas de cancer conduisait à 4 mastectomies totales ; en 2012, après la généralisation du dépistage, la situation n’a pas changé : 10 nouveaux cas de cancer conduisent toujours à 4 mastectomies totales. »
Le dépistage organisé n’a pas permis d’alléger le traitement chirurgical
Membres du collectif Cancer Rose, sorte de contrefeu à l’information officielle sur le dépistage organisé, les cinq auteurs démontrent que le dépistage organisé n’a pas permis d’alléger le traitement chirurgical des cancers du sein. Les auteurs de l’étude fondent aujourd’hui leurs conclusions sur l’analyse des bases de données de l’Assurance maladie qui compile depuis 2000 tous les actes chirurgicaux réalisés dans les hôpitaux français. « Nous avons analysé l’évolution des interventions chirurgicales pour cancer du sein entre 2000 et 2016. Le nombre d’interventions a augmenté, et même plus vite que l’incidence des cancers du sein invasifs. »
Lire aussi.Ne pas paniquer si le dépistage révèle une anomalie
Pour eux, il convient aujourd’hui de vérifier si le dépistage organisé contribue à cette augmentation des traitements lourds, en raison des surdiagnostics, ces interventions chirurgicales pratiquées, par précaution, sur de petites lésions, qui n’auraient pas affecté la femme (parce que non évolutives) si elles n’avaient pas été détectées par l’examen radiologique. A l’international, plusieurs études pointent le risque des surdiagnostics et donc des sutraitements générés par la généralisation du dépistage.
==========================================
et 2-
https://www.cancer-rose.fr/explication-de-letude-sur-les-mastectomies-en-france/
Pour compléter…
à telecharger
The Mass Production of Redundant, Misleading, and Conflicted Systematic Reviews and Meta-analyses
https://www.milbank.org/quarterly/articles/mass-production-redundant-misleading-conflicted-systematic-reviews-meta-analyses/
PDF là :
https://www.milbank.org/wp-content/uploads/2016/10/Milbank_Quarterly_Vol94_Issue3_The_Mass_Production_of_Redundant_Misleading_and_Conflicted_Systematic_Reviews_and_Meta-Analyses.pdf
et une analyse autre :
Conflits d’intérêts et surdiagnostic du cancer du sein
http://formindep.fr/conflits-dinterets-et-surdiagnostic-du-cancer-du-sein/